Centro Cardiovascolare
Azienda Sanitaria Universitaria Integrata di Trieste - (ASUI)


Cardiologia, Dipartimento di Pediatria, IRCCS Materno-Infantile ‘Burlo-Garofolo’, Trieste
L’elettrocardiogramma si dimostra ancora oggi uno strumento diagnostico moderno e per certi versi indispensabile. Nel corso della vita, l’elettrocardiogramma cambia continuamente in funzione di adattamenti circolatori postnatali, costituzione fisica. La realtà ecg-grafica pediatrica-giovanile è molto variegata, spaziando dalla variante normale alla cardiopatia congenita più complessa.
In questo piccolo lavoro vengono presi in considerazione i fondamenti dell’ecg normale in età pediatrica corredati da alcuni esempi e relative spiegazioni delle principali varianti del normale sottoforma di domanda e risposta tra Pediatra di libera scelta (P) e Cardiologo dell’ospedale pediatrico di riferimento (C).
P: Collega, buongiorno. Ho portato una serie di tracciati ecg che vorrei farti vedere. Prima di tutto, potresti spiegarmi un pò il significato delle onde elettrocardiografiche?
C: Ok! Allora iniziamo dal corrispettivo elettrico di un battito cardiaco (Figura 1).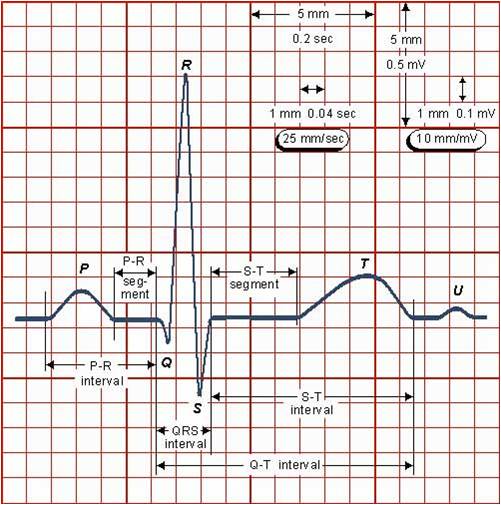
Figura 1. Ecg normale
Procedendo da sinistra verso destra nella Figura 1, analizziamo in modo semplice il tracciato onda per onda:
• Onda P: l’impulso parte dal nodo seno-atriale e si propaga ad entrambi gli atri, inducendo la contrazione atriale. L’onda P rappresenta l’onda di depolarizzazione atriale (evento elettrico), prima della loro contrazione (evento meccanico).
• Intervallo PR: dagli atri l’impulso arriva al nodo atrio-ventricolare. L’intervallo PR rappresenta il tempo di conduzione atrio-ventricolare, cioè il passaggio dello stimolo dagli atri ai ventricoli.
• Complesso QRS: l’impulso arriva al nodo atrio-ventricolare, passa al fascio di His, alle branche destra e sinistra e quindi alle fibre di Purkinje. Indica, quindi, la depolarizzazione ventricolare.
• Onda T: rappresenta l’onda di ripolarizzazione ventricolare; segue sempre il complesso QRS.
• Intervallo QT: indica il tempo di depolarizzazione (complesso QRS) e ripolarizzazione ventricolare (onda T); si misura dall’inizio del complesso QRS alla fine dell’onda T. Riflette la durata totale del potenziale di azione a livello dei miociti ventricolari.
Ogni onda, ogni intervallo presenta un range di normalità. Potresti scaricare dal web alcune tabelle riassuntive in modo da facilitarti l’interpretazione [1].
P: Ok. Adesso alcune domande un pò tecniche e un pò pratiche.Come si valuta il ritmo cardiaco?
C: Partiamo dalla fisiologia. Nel cuore ci sono diversi pace-maker naturali da cui parte l’impulso che poi si trasmette, tramite il sistema di conduzione, a tutto il muscolo cardiaco.
Il nodo del seno atriale è il pace-maker principale, quello che comanda su tutti gli altri.
In condizioni normali, l’attivazione del cuore inizia nelle cellule del nodo seno atriale e si diffonde agli atri coinvolgendo poi il nodo atrioventricolare, il fascio di His e le sue branche e infine il miocardio ventricolare. Il ritmo che si origina dal nodo del seno viene definito RITMO SINUSALE e corrisponde all’onda P sul tracciato ecg.
Con questo termine si indicano i seguenti fenomeni (Figura 2):
• L’impulso che depolarizza gli atri nasce nel nodo del seno
• La morfologia della onda P è costante in ognuna delle 12 derivazioni dell’ecg
• Gli intervalli P-P sono relativamente costanti
• Onda P prima di ogni QRS
• QRS dopo ogni onda P
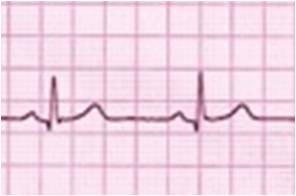
Figura 2. Ritmo sinusale
P: qualche giorno fa, in ambulatorio, visitando un piccolino, ho avuto l’impressione di sentire un battito aritmico. Ho prescritto un elettrocardiogramma che recitava ‘aritmia sinusale’. Cosa vuol dire?
C: è una variante del normale ritmo sinusale che a volte, all’auscultazione, potrebbe dare l’impressione di una successione aritmica dei battiti cardiaci (Figura 3).
Figura 3. Esempio di aritmia sinusale respiratoria
Dal punto di vista elettrocardiografico, è caratterizzata da:
• onde P morfologicamente identiche alle onde P sinusali abituali;
• la frequenza dell’onda P varia in modo ciclico: variabilità legata al ciclo respiratorio;
• QRS presenti con morfologia abituale;
• intervallo PR normale e costante
P: Qual è il meccanismo alla base di questa aritmia? Devo preoccuparmi?
C: Allora...chiamarla aritmia è un pò esagerato anche se di fatto è un’alterazione del ritmo ma fisiologica (almeno nel bambino). Qual è il meccanismo sottostante?
Ecco...il nodo seno atriale è sotto il controllo costante del sistema nervoso simpatico (tono simpatico) e parasimpatico (tono vagale). La frequenza cardiaca normale è quindi il risultato della contemporanea modulazione positiva e negativa operata rispettivamente dal simpatico e dal vago sulla frequenza intrinseca del nodo seno atriale.
La aritmia sinusale respiratoria è legata alle variazioni neurovegetative che si verificano con la respirazione. L’inspirazione induce un incremento dell’attività adrenergica per cui la frequenza cardiaca aumenta mentre si riduce con l’espirazione. Generalmente l’intervallo P-P si accorcia gradualmente nella fase inspiratoria e si allunga improvvisamente all’inizio dell’espirazione. Nell’aritmia sinusale respiratoria le variazioni della frequenza cardiaca sono cicliche e ripetitive e ciò consente di differenziare quest’aritmia dall’extrasistolia.
Detto questo, non devi preoccuparti quando leggi sul tracciato aritmia respiratoria perchè siamo nel campo della fisiologia cardiaca.
P: Adesso ti mostro questo tracciato (Figura 4). E’ di un bambino di 5 anni. La risposta di refertazione è: ‘segnapassi migrante’. Guardando il tracciato noto che l’onda P non è sempre uguale ma varia da battito a battito. Cosa vuol dire?
C: Avrai anche notato la normalità della frequenza cardiaca, giusto?
P: Si
C: Abbiamo detto prima che nel cuore ci sono diversi pace-maker che dettano legge sulla generazione dell’impulso: c’è il nodo del seno atriale, il nodo atrioventricolare...Può capitare che l’impulso non nasca direttamente dal solito pace-maker ma da una sede diversa compresa tra il nodo seno atriale e quello atrioventricolare. E’ molto frequente nell’infanzia. Il continuo cambiamento di sede di origine dell’impulso si manifesta sul tracciato con onde P morfologicamente diverse da quelle sinusali. Il fenomeno non si accompagna mai a sintomi e deve essere considerato fisiologico.
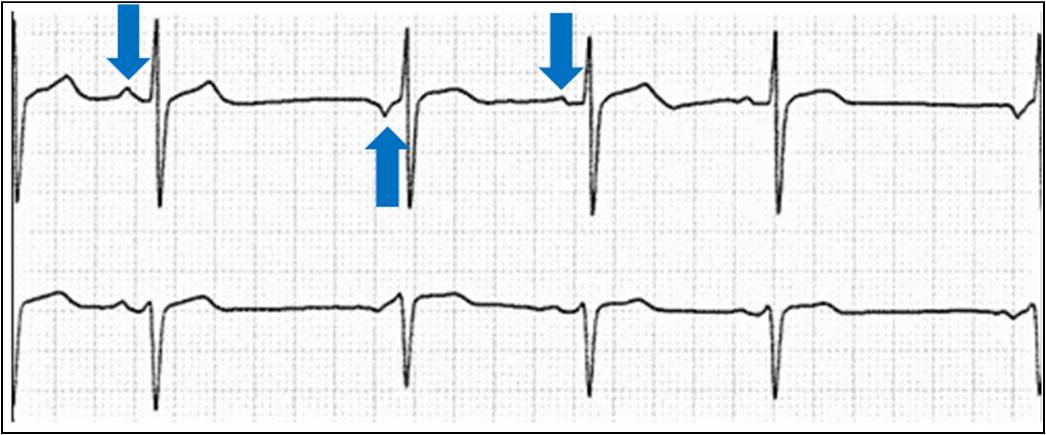
Figura 4. Segnapassi migrante. Le frecce azzurre indicato onde P di morfologia diversa
P: Un’ultima domanda. Questa volta di carattere personale. Mio figlio ha 26 anni e da piccolino (a circa 4 anni) ha subito un intervento di adenoido-tonsillectomia. Prima dell’intervento, gli è stato fatto un ecg a cui è seguita una visita cardiologica sebbene il bambino fosse sempre stato bene. Proprio ieri ha fatto un tracciato ecg per iscriversi in palestra e per curiosità l’ho confrontato con la fotocopia un pò sbiadita del vecchio tracciato (ho una copia della cartella clinica!)(Figure 5 e 6).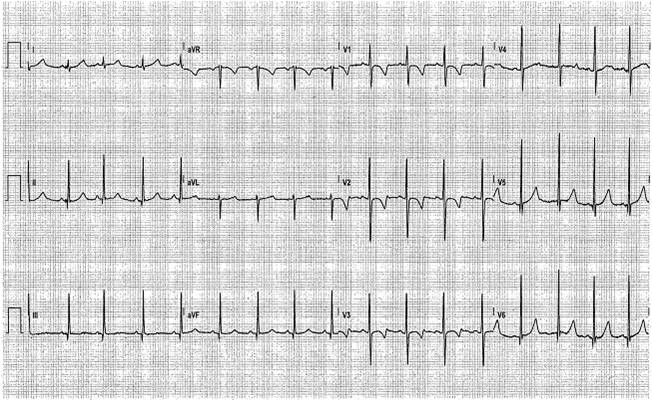
Figura 5. Ecg pattern giovanile
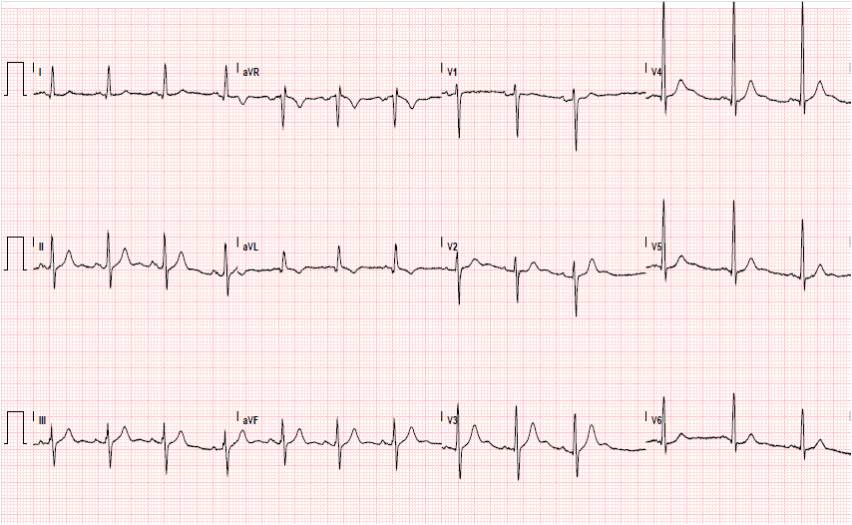
Figura 6. Ecg pattern adulto
Mi sono reso conto che è totalmente diverso. Sul primo tracciato c’è scritto ‘non escludibile ischemia anteriore’ e su quello di ieri ‘tracciato normale’. Dimmi la verità, ha avuto un infarto da piccolo?
C: Ma no no, non preoccuparti! L’elettrocardiogramma nel bambino rappresenta, per certi versi, un mondo a sè, del tutto separato da quello dell’adulto.
Nel corso della vita, l’elettrocardiogramma cambia continuamente in funzione di adattamenti circolatori postnatali, costituzione fisica. Ci sono tre pattern ecg principali: il neonatale, il giovanile e quello adulto. Cosa salta all’occhio confrontando il tracciato recente con il precedente?
P: L’onda T: negativa in V1, V2 e V3 nel tracciato da bambino ed ora positiva nelle stesse derivazioni.
C: Bravo! Hai centrato il punto. L’onda T nei primi giorni di vita (fino a circa 7 giorni) può essere positiva in V1 (pattern neonatale). Poi diventa negativa fino anche a V4 (pattern giovanile) e rimane tale fino ai 12-14 anni, quando si positivizza (pattern adulto). Questi tracciati sono la testimonianza della progressiva evoluzione nelle varie tappe della vita di un normale elettrocardiogramma. Forse, il tracciato di quando era piccolo è stato refertato da un cardiologo poco esperto di bambini.
Riferimenti bibliografici
1. Bronzetti G., Mariucci E., Bonvicini M., Picchio FM. L’ecg in età pediatrica: cosa deve sapere il cardiologo dell’adulto. G Ital Cardiol 2011; 12 (6): 408-418
|
|