Centro Cardiovascolare
Azienda Sanitaria Universitaria Integrata di Trieste - (ASUI)


L'affanno e la spossatezza appartengono a tante malattie diverse, ma tra queste ve ne è una tanto rara quanto grave: l’Ipertensione Polmonare.
“...una piccola rampa di scale sembra l'Everest e anche il solo rifare un letto provoca una stanchezza indicibile ...”
L’Ipertensione Polmonare (IP) è una condizione caratterizzata da un’alterazione del circolo polmonare dovuta a diverse cause; tali modificazioni a carico dei piccoli vasi polmonari determinano un progressivo aumento delle resistenze vascolari e della pressione arteriosa polmonare. Questo a sua volta porta ad una disfunzione del ventricolo destro e conseguentemente ad una grave riduzione della capacità di esercizio del paziente, con importante compromissione della sua qualità di vita e sopravvivenza.
Negli ultimi anni ci sono stati notevoli progressi nella comprensione della malattia e del suo trattamento, con un miglioramento dei sintomi ed in parte della sopravvivenza.
L’eziologia dell’ipertensione polmonare è estremamente eterogenea e la sua classificazione rispecchia tale eterogeneità. Le ultime linee guida della Società Europea di Cardiologia suddividono l’IP in cinque classi (Dana Point 2009):
Classe 1, Ipertensione Arteriosa Polmonare (IAP) - distinte in 1) IAP idiopatica (IPAH) 2) IAP ereditabile, 3) IAP dovuta a farmaci anoressizzanti o tossine (es. aminorex, fenfluoramina, dexfenfluoramina), 4) IAP associata a: malattie del connettivo, infezioni da HIV, ipertensione portale, cardiopatie congenite congenite, schistosomiasi ed anemie emolitiche ereditarie, e 5) IAP persistente del neonato
Classe 1’ , malattia veno-occlusiva polmonare e/o emangiomatosi capillare polmonare – un gruppo distinto ma che ha molte somiglianze con l’IAP idiopatica.
Classe 2, IP secondaria a patologie del cuore sinistro – associate a disfunzione sistolica, diastolica e patologie valvolari. La causa più frequente di aumentate pressioni polmonari, da non confondere con l’Ipertensione Arteriosa Polmonare.
Classe 3, IP secondaria a patologie polmonari e/o ipossia – 1) malattie croniche ostruttive (BPCO), 2) malattie interstiziali, 3) patologie con pattern misto (sia restrittivo che ostruttivo), 4) alterazioni respiratorie durante il sonno, 5) disordini di ipoventilazione alveolare, 6) esposizione cronica ad alte quote e 7) alterazioni di sviluppo.
Classe 4, IP conseguente a tromboembolismo cronico (CTEPH), cioè dovuta a trombosi venosa con embolizzazione nel circolo polmonare, spesso misconosciuta.
Classe 5, IP con meccanismo multifattoriale o non del tutto chiaro – rientrano in questo gruppo: 1) malattie ematologiche come disordini mieloproliferativi o splenectomia, 2) disordini sistemici come sarcoidosi, istiocitosi polmonare e linfangiomielomatosi, 3) malattie metaboliche tra cui patologie della tiroide, malattia di Gaucher e malattie da deposito di glicogeno e 4) cause miste come neoplasie, mediastinite fibrosante ed insufficienza renale.
L’ipertensione polmonare (IP) è una malattia ad elevata morbilità e mortalità; la forma Arteriosa (IAP) appartenente alla Classe 1 è la più rara (ca. 5%), ha una incidenza di 2.5 casi/milione/anno, prevalenza di 25-30 casi/milione (ca. 1500-2000 casi in Italia), ma una mortalità molto elevata (ca. 10% anno).
La presentazione clinica dei pazienti con questa malattia è molto aspecifica; è caratterizzata da dispnea (affanno), astenia (stanchezza), angina (dolore al torace) e sincope (perdita improvvisa di coscienza). I sintomi sono presenti a riposo solo in uno stadio già avanzato della malattia. Alla visita anche i segni clinici non sono specifici: una pulsazione del cuore nella parte sinistra del torace particolarmente intensa, uno sdoppiamento del secondo tono cardiaco, un soffio cardiaco dovuto all’insufficienza della valvola tricuspidale o all’insufficienza della valvola polmonare, la presenza di un tono cardiaco aggiunto (terzo tono con ritmo cosiddetto di “galoppo”), ancora le vene del collo (vene giugulari) gonfie o l’ingrossamento del fegato o la comparsa di gonfiore (edemi) delle gambe espressione dell’aumento della pressione nella parte destra del cuore. Durante la visita andranno anche ricercati i segni che possono indirizzare verso la causa dell’ipertensione polmonare. Ad esempio: telangectasie (dilatazione di piccoli vasi sanguigni, generalmente superficiali), ulcere digitali (soprattutto mani) e sclerodattilia (deformazione delle dita delle mani dovute alla loro prograssiva calcificazione), tutte suggeriscono una malattia del tessuto connettivo (connettivopatia) come causa dell’IAP. Invece la presenza di spider nevi (un tipo particolare di teleangiectasia) o eritema palmare (un arrossamento del palmo delle mani) possono essere espressione d’ IP associata ad ipertensione portale (una malattia avanza del fegato che determina l’aumento della pressione negli organi addominali).
Algoritmo diagnostico dell’ipertensione polmonare: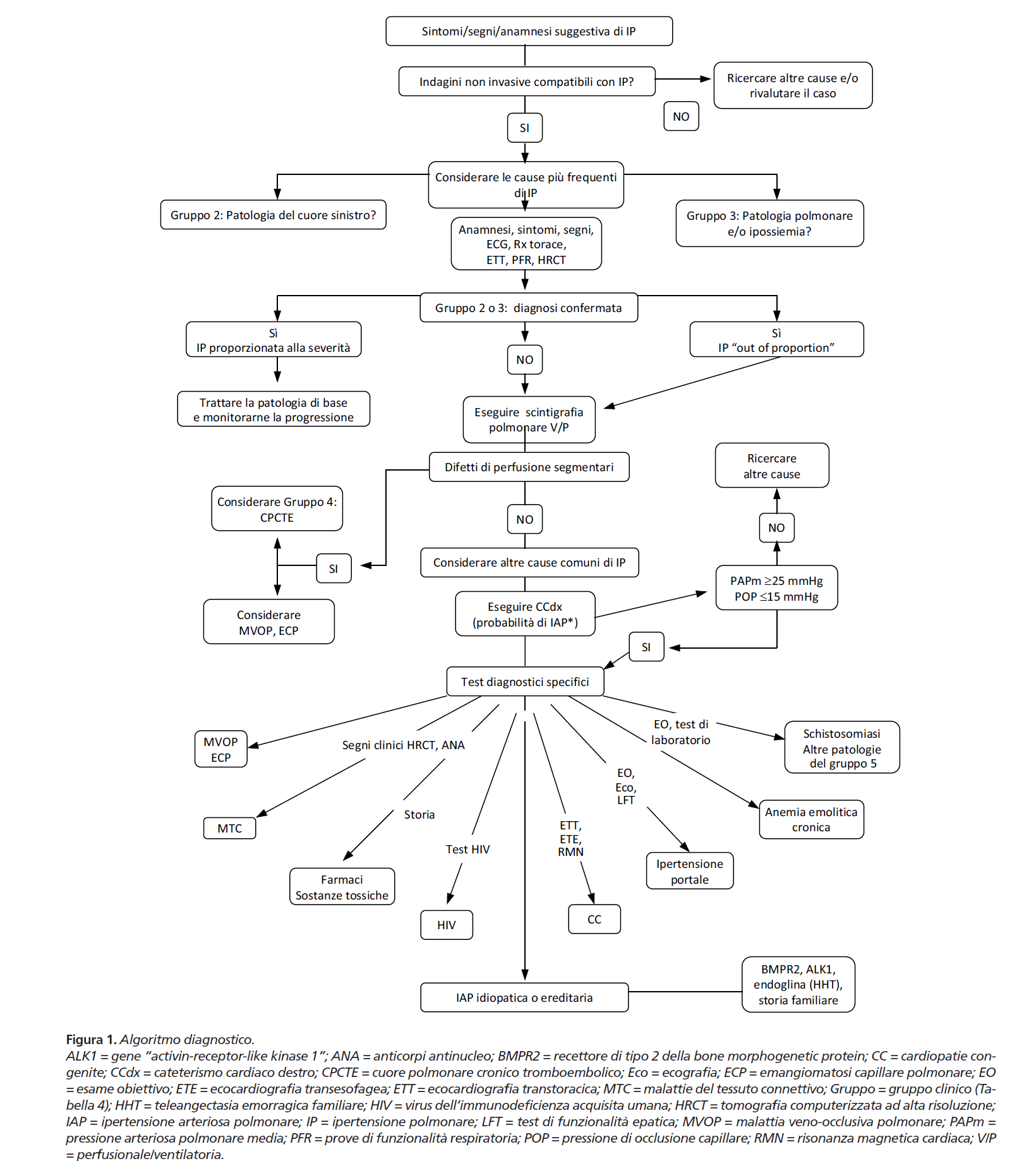
Si diceva che il sintomo di presentazione più frequente è l’affanno (dispnea). Trattandosi di un sintomo soggettivo, per valutare obiettivamente la capacità di esercizio dei pazienti si utilizza comunemente il test dei 6 min di marcia (6MWTD) oppure in casi selezionati il test da sforzo cardiopolmonare (CPET). Tali valutazioni vengono fatte all’inizio del percorso diagnostico per confermare la limitazione funzionale e ripetute durante i controlli per valutare la risposta alla terapia.
Il 6MWTD è tecnicamente semplice e riproducibile. Si chiede al paziente di camminare per 6 min seguendo un percorso prestabilito in compagnia di un’infermiera; il paziente dovrà camminare da solo, senza un supporto; oltre alla distanza percorsa, l’infermiera registrerà il grado soggettivo di dispnea durante lo sforzo (indice di Borg da 0 a 10) e la saturazione arteriosa di O2, la pressione arteriosa e la frequenza cardiaca all’inizio ed alla fine dell’esercizio. I limiti di normalità sono 480 mt sotto i 50 anni e 380 mt oltre; invece, percorrere meno di 332 mt con una desaturazione >10% si associano ad una prognosi più sfavorevole.
Quando si sospetta l’ipertensione polmonare bisogna iniziare un percorso diagnostico; si parte dagli esami più semplici (di prima linea), come: esami del sangue (es. emocromo; BNP o NT pro-BNP), elettrocardiogramma, Rx torace ma soprattutto ecocardiogramma trans-toracico (TTE). Quest’ultimo esame, non costoso nè pericoloso o invasivo, ci consente di guardare il cuore e valutarne la funzione escludendo quindi le forme di IP classe 2, nonché stimare parametri emodinamici come la pressione arteriosa polmonare sistolica (PAPs). La dimostrazione di: dilatazione o disfunzione del ventricolo destro, versamento pericardico e soprattutto elevati valori di PAPs, aumentano le probabilità di trovarci di fronte una vera condizione di IAP.
Per la conferma diagnostica è però necessario eseguire un esame invasivo chiamato: cateterismo destro (CathDx).
Questo esame viene condotto in ambiente protetto con ricovero ordinario oppure in regime di day-hospital (ricovero e dimissione nell’arco della stessa giornata, solitamente entro la mattinata).
L’esame richiede l’introduzione di un catetere specifico, chiamato di Swan-Ganz (vedi figura), all’interno del cuore destro e quindi nei vasi polmonari, attraverso una vena centrale (v. giugulare dx nel collo, v. basilica o antecubitale del braccio, v. femorale nell’inguine) che viene punta dall’esterno. La procedura viene eseguita in anestesia locale, pungendo le vene con guida ecografica riducendo significativamente le complicanze.
Durante il passaggio del catetere nelle sezioni destre del cuore, si eseguono vari prelievi (emogasanalisi) per escludere eventuali cardiopatie congenite non viste all’ecocardiogramma.
Dopo aver posizionato il catetere all’interno dei vasi polmonari, si eseguono varie misurazioni: la pressione arteriosa polmonare (PAP sistolica, diastolica e media), la pressione atriale destra, la pressione d’incuneamento o capillare polmonare (PAWP); si derivano inoltre la gittata cardiaca e l’indice cardiaco, le resistenze vascolari polmonari e sistemiche.
Tutte queste misure sono indispensabili per confermare la diagnosi e valutarne la gravità.
In particolare, la misurazione della pressione d’incuneamento polmonare (PCWP) è fondamentale per identificare le forme d’IP secondarie a malattie del cuore sinistro (IP classe 2); quando la PCWP ha un valore superiore a 15mmHg si parla d’IP post-capillare, quindi da cuore sinistro.
In occasione del primo cateterismo cardiaco, quando s’identifica una forma d’IAP (classe 1) ed in particolare nelle forme cosiddette idiopatiche (cioè senza una causa precisa), è importante eseguire un test chiamato di vasoreattività del circolo polmonare. Cioè si valuta la capacità residua dei vasi del circolo polmonare di reagire a farmaci vasodilatatori; un test positivo si associa ad un quadro di malattia meno grave trattabile con farmaci molto diffusi, efficaci e poco costosi: i calcio-antagonisti.
Il farmaco più utilizzato per il test di vasoreattività è l’ossido nitrico (NO): molto pratico, è un gas che si somministra con la maschera miscelato all’ossigeno, in tal modo agisce solo a livello polmonare ed avendo una brevissima durata d’azione è sicuro. La risposta al test si considera positiva quando si osserveranno: una riduzione della PAP media di almeno 10mmHg, raggiungendo valori di PAP media inferiori a 40mmHg, con una portata cardiaca invariata o aumentata.
La percentuale di test positivi è bassa (ca. il 10% nelle forme di IPAH) ed una volta iniziato il farmaco (calcio-antagonista) bisognerà rivalutare la risposta nel tempo perché la percentuale di pazienti con risposta sostenuta nel tempo si riduce di un ulteriore 5%. Solo i pazienti “vasoreattivi” hanno indicazione al trattamento con questa classe di farmaci; gli altri dovranno iniziare i farmaci specifici per l’IAP.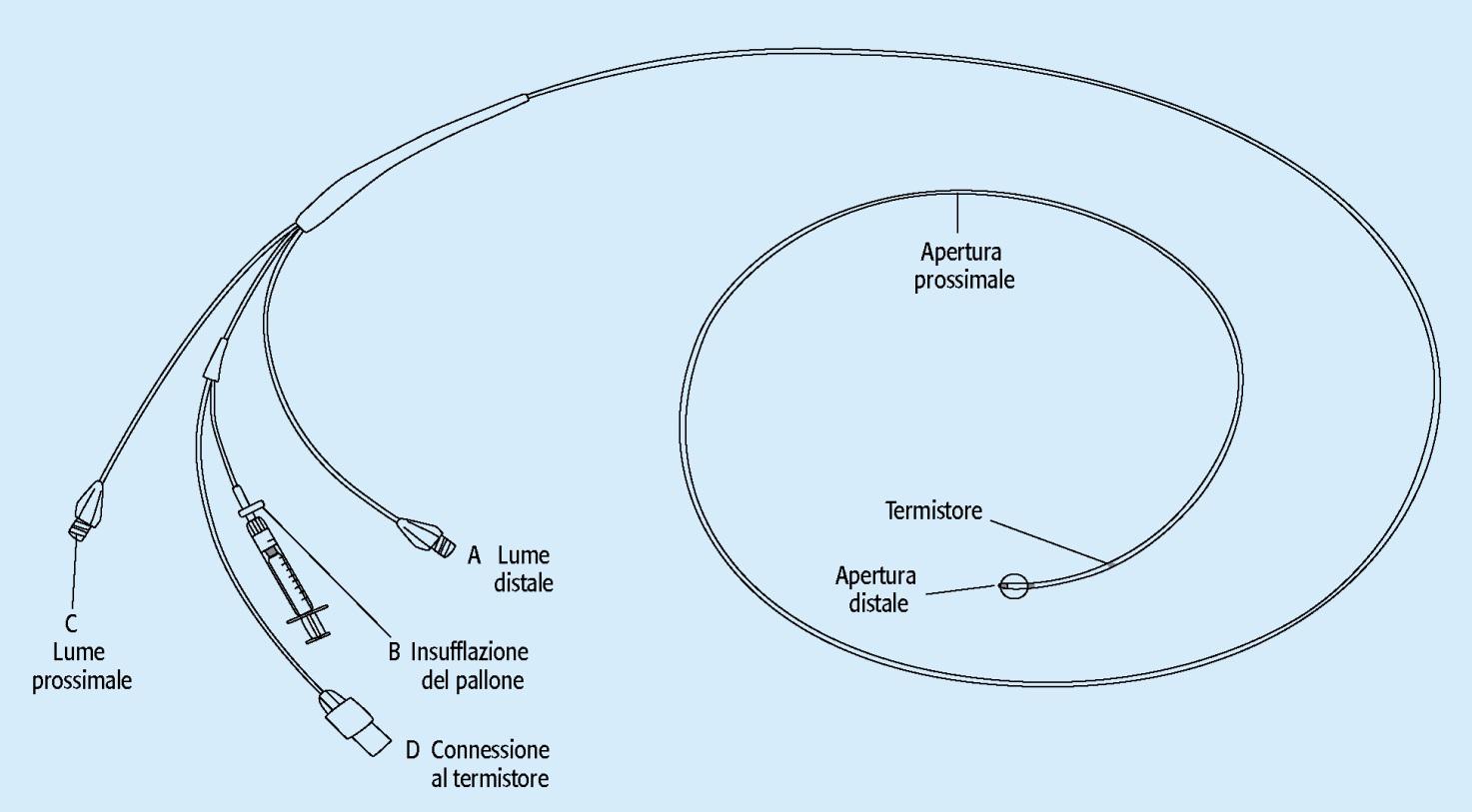
Catere di Swan- Ganz per il cateterismo cardiaco Destro
Una volta che al CathDx è stato confermato un quadro d’ipertensione polmonare pre-capillare (cioè con PAWP < 15 mmHg), sarà necessario proseguire le indagini per identificare potenziali cause.
Dopo l’IP secondaria a malattie del cuore sinistro (classe 2), le forme più frequenti d’IP sono quelle associate a malattie polmonari (BPCO; fibrosi; enfisema; etc) o altre condizioni d’ipossia, cioè che determinano bassa ossigenazione del sangue (sindrome delle apnee notturne; Cheyne-Stock). Per questo motivo è importante eseguire le prove di funzionalità respiratoria e di diffusione dei gas nei polmoni (PFR e DLCO), la TAC ad alta risoluzione (HRCT per studiare l’interstizio polmonare); in casi specifici anche la polisonnografia.
Escluse le forme da mm. respiratorie, si procede eseguendo altri esami: il dosaggio degli auto-anticorpi per la diagnosi delle malattia del connettivo (es. sclerodermia); test di funzionalità epatica e markers epatite, ecografia dell’addome (cirrosi epatica ed ipertensione portale); test HIV. Tra gli esami indispensabili nello studio dell’IP non bisogna dimenticare la scintigrafia polmonare perfusionale, preferibilmente associata a quella ventilatoria; si somministra nella circolazione sanguigna e per via inalatoria un tracciante radioattivo che verrà “fotografato” da una macchina speciale durante il suo passaggio nei polmoni; in caso di ostruzione del flusso sanguigno, per es. dovuto ad una trombosi, ci saranno zone di polmone senza tracciante nel sangue ma presenti nelle vie aeree. In presenza di una scintigrafia positiva, verranno eseguiti anche i test per identificare condizioni favorenti la formazione di coaguli (test trombofilici) ed un angio-TAC toracica per cercare i segni di un tromboembolismo cronico. L’angiografia polmonare sarà indispensabile per la valutazione pre-operatoria.
Infine, se tutti gli esami sono risultati negativi, in assenza di una cause identificabili d’ipertensione polmonare, si parlerà di IAP idiopatica. In casi selezionati si faranno anche i test genetici per identificare le forme trasmissibili di malattia.
La corretta valutazione iniziale del paziente è indispensabile per garantire i migliori risultati attesi dalla terapia.
Esclusivamente i pazienti affetti dalle forme d’ipertensione arteriosa polmonare (Classe 1) hanno indicazione ad essere trattati con i farmaci specifici.
Si riconoscono 3 classi principali di farmaci: gli antagonisti recettoriali dell’endotelina (ERA), gli inibitori delle fosfodiesterasi-5 (PDE-5) ed i prostanoidi.
Fino agli anni ’90 gli unici farmaci disponibili erano i prostanoidi, farmaci efficaci ma la cui gestione è piuttosto complessa perché somministrabili per via endovenosa o sottocutanea in infusione continua con pompe dedicate, oppure tramite aerosol frequenti (6-9 volte/die).
Nel corso degli ultimi 10 aa la ricerca ha sviluppato nuovi farmaci orali, appartenenti alla classe degli ERA e PDE-5 inibitori. La praticità di somministrazione dei farmaci orali ha stimolato l’interesse per la patologia e soprattutto incoraggia l’inizio precoce della terapia, con la speranza di migliorare la prognosi.
Qualsiasi sia il principio attivo utilizzato come terapia di prima linea, è necessario verificarne l’efficacia sui sintomi, sulla capacità di esercizio e sui parametri emodinamici dopo tre-quattro mesi dall’inizio della terapia.
Inoltre tutti i farmaci possono avere effetti collaterali; in particolare gli antagonisti recettoriali dell’ endotelina possono causare tossicità epatica quindi è indicato fare il controllo mensile delle transaminasi epatiche; la riduzione di dose del farmaco o la sua sospensione permetterà la normalizzazione della funzione epatica.
Tutti i pazienti in trattamento per l’ipertensione arteriosa polmonare che abbiano mostrato un miglioramento clinico-strumentale, andranno seguiti regolarmente (almeno ogni 6 mesi) con visita clinica, esami bioumorali, ECG e 6MWTD.
Schema riassuntivo del percorso di follow up dei pazienti con ipertensione polmonare (Linee Guida ESC 2009)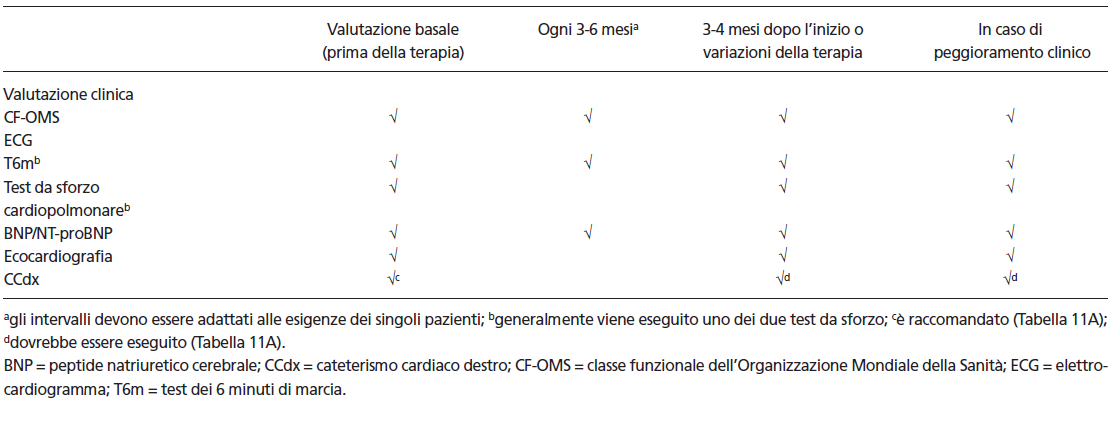
Nei casi in cui si osservi un peggioramento dei sintomi o una riduzione significativa della capacità di esercizio oppure una risposta insufficiente al primo farmaco, si dovrà considerare la necessità di associare un secondo farmaco; in tal caso sarà necessario ripetere una valutazione emodinamica.
I farmaci in uso per il trattamento dell’IAP agiscono attraverso meccanismi diversi; per tale motivo si preferisce aggiungere piuttosto che sostituire i farmaci in us
o quando la risposta clinica non è soddisfacente. Nei pazienti in classe III-IV i farmaci di scelta sono i prostanoidi. I dati a favore di una terapia di associazione sono sempre più numerosi sia per efficacia che per tollerabilità; in particolare nelle forme d’IAP associate a malattie del connettivo emergono evidenze sull’utilizzo della terapia di associazione fin dalle fasi precoci di malattia, al fine di rallentarne la progressione ed il deterioramento clinico.
Nelle fasi più avanzate di malattia può essere indicato il trapianto bi-polmonare e/o cardio-polmonare.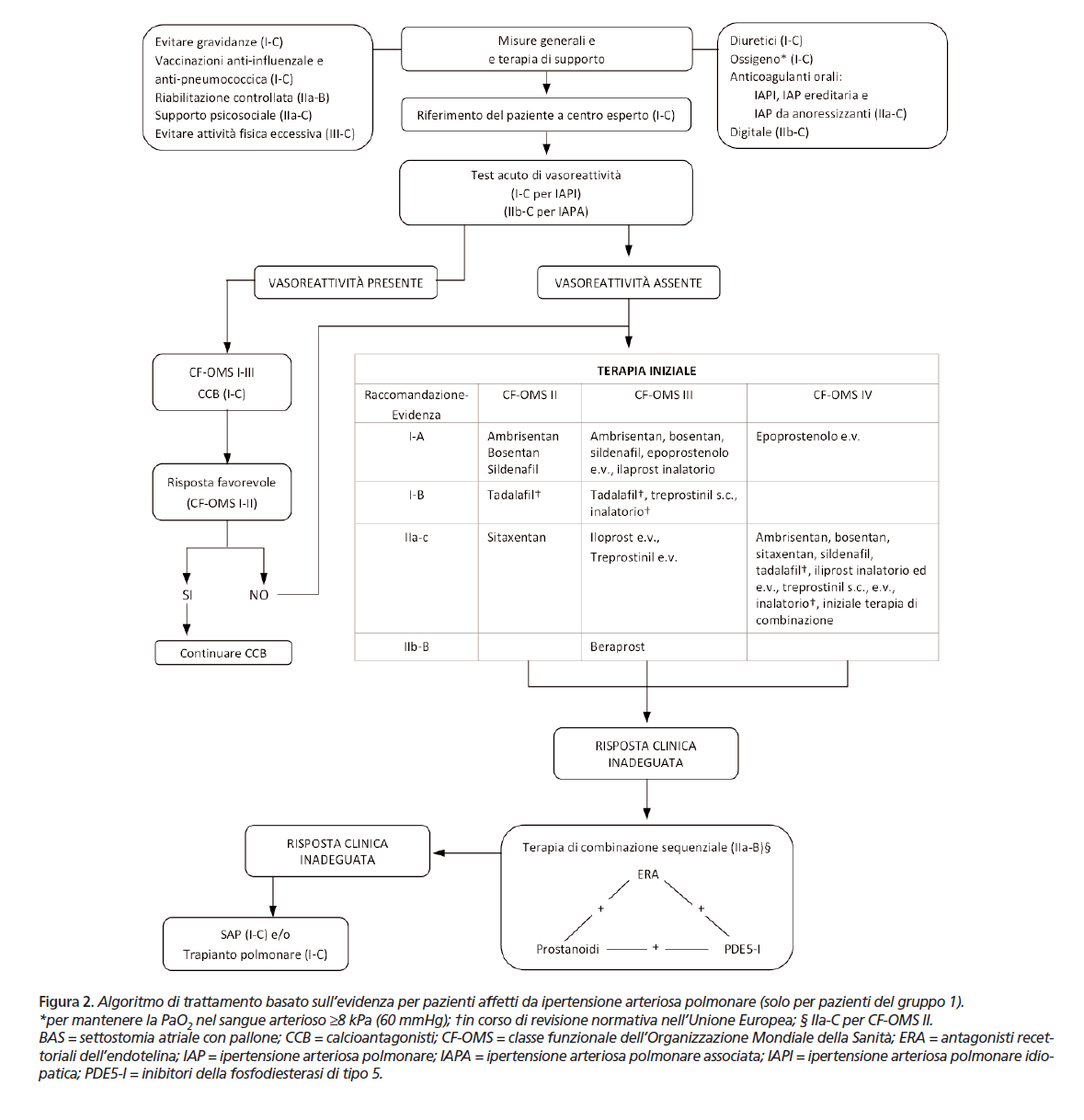
I pazienti con ipertensione polmonare secondaria a tromboembolismo polmonare (CTEPH, classe 4), possono avvantaggiarsi dell’unica terapia veramente efficace e risolutiva, cioè l’intervento chirurgico di tromboarterectomia polmonare. Un intervento completo è in grado di garantire la riduzione rilevante fino alla normalizzazione delle pressioni polmonari, permettendo ai pazienti di sospendere la terapia specifica e recuperare una vita assolutamente normale e senza limitazioni. In considerazione del rischio elevato di recidive emboliche, andrà proseguita la terapia anticoagulante orale e spesso viene posizionato un filtro nella vena cava inferiore che impedisca ai coaguali di spostarsi dalle vene delle gambe o del bacino fino ai polmoni.
Da quanto detto, emerge la complessità di una malattia che può interessare vari apparati del nostro corpo e che richiede pertanto la collaborazione di più specialisti dedicati: cardiologi, pneumologi, reumatologi, radiologi.
A Trieste è stato istituito un gruppo multidisciplinare che regolarmente si riunisce per discutere le problematiche dei pazienti, con l’obiettivo di trovare soluzioni condivise. La cardiologia e la pneumologia a Cattinara hanno degli ambulatori con personale dedicato, mentre al CCV c/o l’Ospedale Maggiore è stato istituito un ambulatorio dedicato alle Cardiopatia congenite dell’adulto (GUCH) tra le quali si riconoscono alcune forme d’IAP (classe 1.4).
Al Polo Cardiologico di Cattinara la malattia viene studiata dal 1979 e da allora è stato istituito un registro clinico che raccoglie tutti i pazienti affetti da Ipertensione Polmonare della classe 1 (IAP), 2 (IP da cuore sinistro) e 4 (IP post-embolica o CTEPH). Dal 2009 esiste anche un ambulatorio dedicato alla patologia dove i pazienti vengono inquadrati e seguiti aderendo ai protocolli standardizzati dalle linee guida.
Possiamo concludere che tutte le volte che “manca il respiro” è necessario rivolgersi al proprio medico curante e se, escluse le cause più frequenti, i disturbi persistono, sarà necessario pensare anche all’Ipertensione Polmonare.
|
|